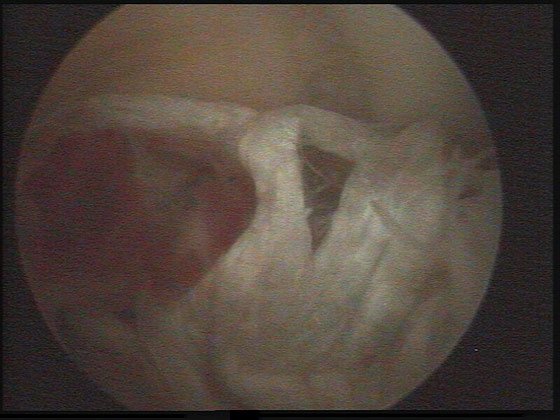
Więzadło krzyżowe przednie łączy piszczel z kością udową zapobiegając przemieszczaniu się piszczeli do przodu. Istotne jest, że mechanizm ten działa przy każdym możliwym kącie zgięcia kolana.
Najczęściej przyczyną uszkodzenia ACL jest skręcenie kolana, rzadziej uderzenie od tyłu w łydkę. Po urazie najczęściej dochodzi do powstania krwiaka w stawie. Często również nie można wyprostować kolana z powodu blokowania się kikuta więzadła między kośćmi. Zdarza się jednak, że dolegliwości są niewielkie.
Uszkodzenie więzadła krzyżowego przedniego (ACL) powoduje niestabilność kolana objawiającą się ustępowaniem kolana. Jest to poważne schorzenie prowadzące do zniszczenia tego stawu.
Niestabilność stawu może objawiać się w różny sposób i doprowadzić do obniżenia komfortu życia i niemożności uprawiania większości sportów.
Podwichanie stawu prowadzi do uszkodzeń chrząstki na powierzchniach stawowych, uszkodzenia łąkotek, powstawania wyrośli kostnych co w końcowym etapie prowadzi do zwyrodnienia stawu wymagającego jego wymiany.
Uszkodzenie więzadła krzyżowego przedniego (ACL) nie zawsze jest rozpoznawane podczas pierwszego badania lekarskiego. Badanie niestabilności wymaga dużego doświadczenia i współpracy pacjenta. Najważniejsze testy to: test Lachmana, szuflady przedniej i tzw. pivot shift. Zdjęcie rtg może wykazać oderwanie przyczepu kostnego więzadła. Badanie USG wykazuje płyn w stawie i obrzęk przyczepu udowego ACL widoczny od tyłu we wcięciu międzykłykciowym, natomiast inne objawy uszkodzenia w tym badaniu są niepewne. Dużą wartość ma badanie MRI, które może wykazać przerwanie, brak więzadła lub podwichnięcie stawu.
Moim zdaniem najistotniejsze jest dobrze przeprowadzone badanie lekarskie. W przypadkach wątpliwych, konieczne jest badanie w znieczuleniu lub badanie objawu szufladowego przedniego w trakcie artroskopii pod kontrolę wzrokową i dotykową napięcia więzadła. Obecnie stosowane urządzenia do mierzenia niestabilności np. KT1000 lub tzw. zdjęcia stresowe mają zastosowanie tylko w badaniach naukowych. Najistotniejsze dla kwalifikacji do zabiegu i jego skuteczności jest ocena testem pivot-shift, czyli rotacyjnego podwichania.
Obecnie urządzenia do powtarzalnego badania tego testu oparte o MEMS są trakcie badań. Metody te nie nadają się do kwalifikacji konkretnego pacjenta do zabiegu rekonstrukcji ACL, gdyż nie pozwalają postawić rozpoznania w przypadkach wątpliwych, a w przypadkach oczywistych wystarczające jest badanie lekarskie. Generalnie wskazaniem do rekonstrukcji ACL jest obecność klinicznych objawów niestabilności kolana, wraz ze współistnieniem subiektywnych objawów niestabilności (uciekania kolana odczuwanym przez pacjenta). Jednakże u pacjentów młodych, szczególnie u tych aktywnych sportowo wystarczającym wskazaniem jest stwierdzenie rozerwania więzadła.
U osób starszych nie odczuwających niestabilności można odstąpić od rekonstrukcji. Dyskusyjne jest jednak określenie kto jest młodszy, a kto starszy. W czasie kilkunastu ostatnich lat od kiedy wykonuję ten zabieg granica ta przesunęła się z 40 na 50 roku życia. Jednak ostatni postęp w chirurgii dzięki dostępności nowych biomateriałów umożliwił naprawę, szycie uszkodzonych więzadeł w kolanie z wysokim odsetkiem powodzeń co do przywrócenia stabilności kolana.
Zabieg szycia więzadeł powinien odbyć się w pierwszych 3 tygodniach po urazie. Zabieg polega na zeszyciu przezkostnym wiązadła z jednoczesną augmentacją (wzmocnieniem) zeszytego więzadła przy pomocy syntetycznych taśm : Fibertape lub Ligomys założonych podobną techniką do rekonstrukcji ACL. Zabieg rekonstrukcji można wykonać bezpośrednio po urazie lub w okresie późniejszym. Rekonstrukcja ACL jest zwykle drugim etapem leczenia po wstępnej artroskopii, której celem jest dokładne zdiagnozowanie uszkodzenia, usunięcie blokujących fragmentów zerwanego więzadła oraz leczenie współistniejących urazów.
Zabieg rekonstrukcji ACL polega na najbardziej anatomicznie możliwym jego odtworzeniu, co ma przywrócić stabilność stawu przy pełnym zakresie ruchu w stawie. Zwykle materiałem używanym do wykonania przeszczepu jest własna tkanka chorego, którą pobiera się poprzez wykonanie niewielkiego cięcia w okolicy operowanego stawu kolanowego. Najczęściej używa się ścięgien mięśni półścięgnistego i smukłego (ST-G) lub rzadziej niewielkiego odcinka więzadła właściwego rzepki z bloczkami kostnymi (BTB).
Pobrany przeszczep wprowadza się do wcześniej przygotowanych pod kontrolą artroskopii kanałów w kości piszczelowej i kości udowej, gdzie mocuje się je za pomocą kotwic, śrub interferencyjnych lub innych implantów. Badania naukowe wyników rekonstrukcji ACL dwoma niezależnie mocowanymi pęczkami nie wykazały istotnej przewagi nad powszechnie uznaną techniką jednopęczkową.
Poniżej przedstawiam własny schemat postępowania pooperacyjnego i rehabilitacji po rekonstrukcji ACL:
- Drenaż stosuje się przez 12 do 48 godzin, zimne okłady, np. z lodu przez kilka dni, a profilaktycznie antybiotyk do 2 tygodni.
- Ćwiczenia izometryczne (napinanie mięśni) operowanej kończyny zalecam w pierwszych dobach po zabiegu. Po usunięciu drenów wskazane są ćwiczenia czynno-bierne. Szczególnie pomocne jest wykorzystanie szyny do ciągłego ruchu biernego CPM
- Profilaktyka przeciwzakrzepowa (np. Clexane) powinna być utrzymana co najmniej do 3 tygodni, a leki przeciwobrzękowe do 6 tygodni.
- Chodzenie z pomocą kul bez obciążania należy utrzymać do 6 tygodni od zabiegu, co sprzyja również regeneracji uszkodzonej najczęściej chrząstki i w świeżych przypadkach sprzyja również gojeni więzadeł pobocznych np. MCL i ALL. Obciążenie częściowe z pomocą 1 kuli wskazane jest przez dalsze 6 tygodni z zabezpieczeniem kolana przed skręceniem w ortezie z pełnym zakresem ruchu. Wcześniej orteza jest przeciwwskazana, ponieważ może spowodować zastój krwi poniżej i doprowadzić do obrzęku, a nawet zakrzepicy. Bez bólowe obciążanie kończyny często jest możliwe już po kilku tygodniach, jednak z wyżej wymienionych powodów staram się opóźnić ten moment.
- Po wygojeniu ran zalecam kąpiele wirowe, np. jacuzzi w celu zmniejszenia obrzęków. Od 4 -6 tygodnia intensyfikacja ćwiczeń szczególnie w wodzie: chodzenie w basenie w głębokim zanurzeniu przy krawędzi basenu, pływanie z deską – nożyce, ćwiczenia mięśni obręczy biodrowej, ćwiczenia równowagi, mobilizacja rzepki. Ewentualna elektrostymulacja mięśnia czworogłowego uda w dużych zanikach mięśnia, a w przypadkach chondromalacji magnetoterapia. Od 6 tygodnia wskazane jest odzyskiwanie pełnego wyprostu przez zabiegi cieplne, redresje wyprostu oraz ćwiczenia czynne z oporem najpierw zginaczy kolana, następnie przywodzicieli i odwodzicieli biodra.
- Ćwiczenia czynne z oporem mięśnia czworogłowego uda stosuje się dopiero po 3 miesiącach od zabiegu. Chodzenie bez kul po 8-12 tygodniach w aparacie szynowo-opaskowym. Powrót do sportu lub pracy fizycznej możliwy jest po 6 miesiącach.
- Powrót do pracy biurowej lub nauki możliwy jest po ustąpieniu obrzęków, najczęściej po 4-8 tygodniach.
Reasumując; Uszkodzenie więzadła krzyżowego przedniego jest możliwe do wyleczenia zarówna tuż po urazie jaki w przypadkach zastarzałych. Leczenie nieoperacyjne może być stoswane u osób mniej aktywnych, starszych, lub z przeciwwskazaniami do zabiegu operacyjnego i polega na poprawieniu stabilizacji mięśniowej stawu przez wzmacnianie mięśni i poprawę koordynacji ruchowej i ćwiczenie propriocepcji.
Rekonstrukcją więzadeł w kolanie zajmuję się od początku pracy jako ortopeda, tj. od 1993 roku. Początkowo asystowałem doktorowi Markowi Jędrysikowi przy operacjach i badając niestabilności kolana metodami: KT 1000 i przy pomocy stresowych zdjęć RTG aparatem Telos. Samodzielnie zacząłem wykonywać zbieg rekonstrukcji ACL w 2002 roku w Spotklinice w Żorach założonej przez doktora Jędrysika. Wiedzę z tego zakresu pogłębiałem na stażach zagranicznych w Salzburgu i Innsbrucku, oraz na licznych kursach i kongresach zagranicznych . Dotychczas wykonałem około 500 rekonstrukcji.